Comportamiento de las enfermedades hepáticas en una cohorte de pacientes colombianos con COVID 19
DOI:
https://doi.org/10.22516/25007440.853Palabras clave:
Cirrosis Hepática, Mortalidad, Hígado graso, Virus del SARSResumen
Introducción: la infección por coronavirus del síndrome respiratorio agudo grave de tipo 2 (SARS-CoV-2) concentra la mayor atención en el momento. En el hígado es frecuente la elevación asintomática de transaminasas y la afectación hepática varía del 14 % al 78 %. La evaluación de las comorbilidades hepáticas es escasa, con prevalencias que oscilan entre el 2 % y el 11 %.
Objetivo: describir el comportamiento de una cohorte de pacientes con enfermedades hepáticas que presentaron el coronavirus de 2019 (COVID-19).
Materiales y métodos: estudio observacional retrospectivo que analizó el comportamiento de una cohorte de pacientes con hepatopatías que enfermaron por COVID-19.
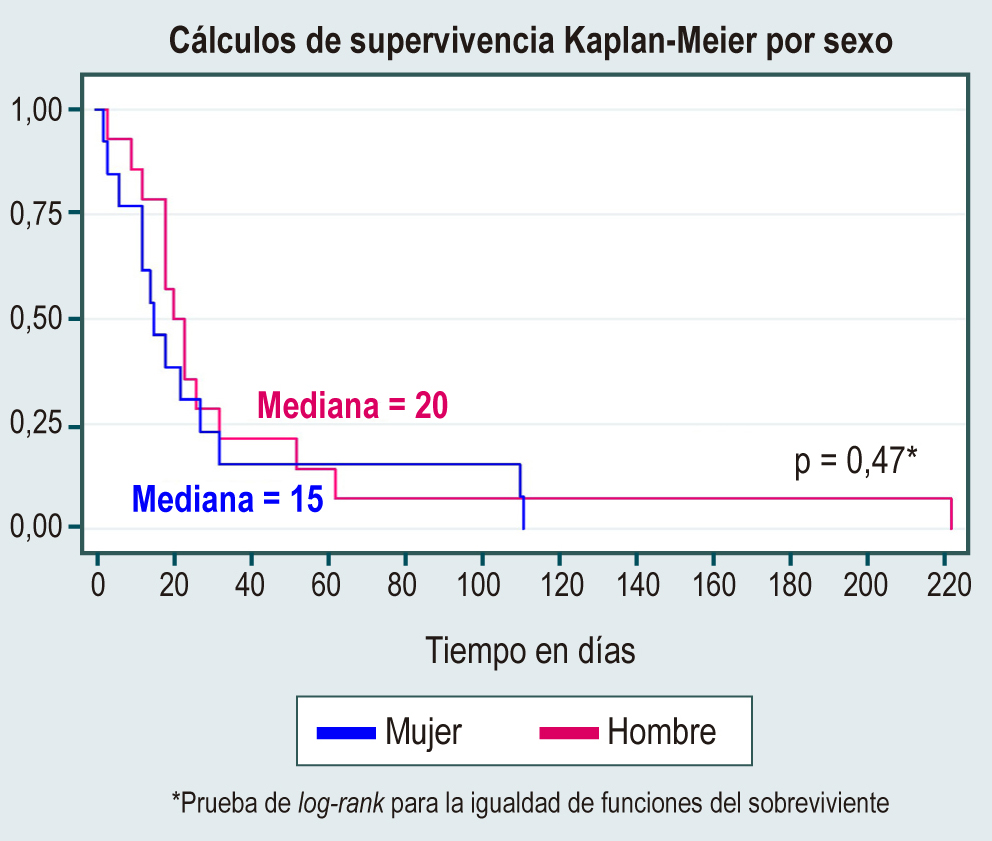
Resultados: 543 pacientes padecieron por COVID-19, de los cuales 300 fueron mujeres (55,3 %). La mediana de edad al diagnóstico de la enfermedad hepática fue de 52 años. Las principales causas de las hepatopatías fueron esteatohepatitis no alcohólica (49,5 %), enfermedad colestásica (7,7 %), virus de la hepatitis C y B (6,3 %). La alanina-aminotransferasa (ALT) presentó una mediana de 52 U/L (rango intercuartílico [RIC]: 30-98) y aspartato-aminotransferasa (AST) 32 U/L (RIC: 23-62). La mortalidad por la infección viral fue del 5,7 % con una tasa de incidencia de 2,9 (intervalo de confianza [IC] 95 %: 2-4,2).
Conclusiones: es un estudio de carácter retrospectivo; sin embargo, hasta la elaboración del manuscrito es la primera cohorte en Colombia en describir el comportamiento de las enfermedades hepáticas en pacientes que enferman de COVID-19. No se encontraron diferencias estadísticamente significativas entre las causas de hepatopatía que confieran un mayor riesgo de mortalidad; sin embargo, tener una descompensación de cirrosis es la única condición que tiene una relación con la mortalidad.
Descargas
Referencias bibliográficas
Perisetti A, Gajendran M, Mann R, Elhanafi S, Goyal H. COVID-19 extrapulmonary illness - special gastrointestinal and hepatic considerations. Dis Mon. 2020;66(9):101064. https://doi.org/10.1016/j.disamonth.2020.101064
Huang C , Wang Y , Li X , Ren L , Zhao J , Hu Y , et al. Clinical features of patients infected with 2019 novel coronavirus in Wuhan, China. Lancet . 2020;395(10223):497-506. https://doi.org/10.1016/S0140-6736(20)30183-5
Jin X , Lian JS , Hu JH , Gao J , Zheng L , Zhang YM , et al. Epidemiological, clinical and virological characteristics of 74 cases of coronavirus-infected disease 2019 (COVID-19) with gastrointestinal symptoms. Gut . 2020 .
Fan Z , Chen L , Li J , Cheng X , Jingmao Y , Tian C , et al. Clinical features of COVID-19-related liver damage. Clin Gastroenterol Hepatol . 2020. https://doi.org/10.1101/2020.02.26.20026971
Dorrell RD, Dougherty MK, Barash EL, Lichtig AE, Clayton SB, Jensen ET. Gastrointestinal and hepatic manifestations of COVID-19: A systematic review and meta-analysis (published online ahead of print, 2020 Nov 21). JGH Open. 2020;5(1):107-115. https://doi.org/10.1002/jgh3.12456
Musa S. Hepatic and gastrointestinal involvement in coronavirus disease 2019 (COVID-19): What do we know till now?. Arab J Gastroenterol. 2020;21(1):3-8. https://doi.org/10.1016/j.ajg.2020.03.002
Hoffmann M, Kleine-Weber H, Krüger N, et al. The novel coronavirus 2019 (2019-nCoV) uses the SARS-1 coronavirus receptor ACE2 and the cellular protease TMPRSS2 for entry into target cells. bioRxiv 2020.01.31.929042; https://doi.org/10.1101/2020.01.31.929042
Chai X, Hu L, Zhang Y, et al. Specific ACE2 expression in cholangiocytes may cause liver damage after 2019-nCoV infection. bioRxiv 2020; published online Feb 4. https://doi.org/10.1101/2020.02.03.931766.
Zhang Chao, Shi Lei, Wang Fu-Sheng. Liver injury in COVID-19: management and challenges. Lancet gastroenterol Hepatol 2020. https://doi.org/10.1016/S2468-1253(20)30057-1.
Kim KD, Zhao J, Auh S, et al. Adaptive immune cells temper initial innate responses. Nat Med 2007;13:1248-52. https://doi.org/10.1038/nm1633.
Chen N, Zhou M, Dong X, Qu J, Gong F, Han Y, et al. Epidemiological and clinical characteristics of 99 cases of 2019 novel coronavirus pneumonia in Wuhan, China: a descriptive study. Lancet. (2020) 395:507- 13. https://doi.org/10.1016/S0140-6736(20)30211-7
Guan WJ, Ni ZY, Hu Y, Liang WH, Ou CQ, He JX, et al. Clinical characteristics of coronavirus disease 2019 in China. N Engl J Med. (2020) 382:1708-1720. https://doi.org/10.1056/NEJMoa2002032
Shi H, Han X, Jiang N, et al. Radiological findings from 81 patients with COVID-19 pneumonia in Wuhan, China: a descriptive study. Lancet Infect Dis. 2020;20(4):425-434. https://doi.org/10.1016/S1473-3099(20)30086-4
Zhang JJ, Dong X, Cao YY, et al. Clinical characteristics of 140 patients infected with SARS-CoV-2 in Wuhan, China. Allergy. 2020;75(7):1730-1741. https://doi.org/10.1111/all.14238
Arentz M, Yim E, Klaff L, et al. Characteristics and Outcomes of 21 Critically Ill Patients With COVID-19 in Washington State. JAMA. 2020;323(16):1612-1614. https://doi.org/10.1001/jama.2020.4326
Surveillance Epidemiology of Coronavirus (COViD-19) Under Research Exclusion. SECURECirrhosis, 2020. Disponible en: https://covidcirrhosis.web.unc.edu/
COVID-Hep. COVID-Hep.net: Coronavirus (COVID-19) in liver disease reporting registry, 2020. Disponible en: https://www.covid-hep.net/
Calleri A, Saracco M, Pittaluga F, Cavallo R, Romagnoli R, Martini S. Seroconversion After Coronavirus Disease 2019 Vaccination in Patients Awaiting Liver Transplantation: Fact or Fancy?. Liver Transpl. 2022;28(2):180-187. https://doi.org/10.1002/lt.26312
Rabinowich L, Grupper A, Baruch R, et al. Low immunogenicity to SARS-CoV-2 vaccination among liver transplant recipients. J Hepatol. 2021;75(2):435-438. https://doi.org/10.1016/j.jhep.2021.04.020
Ji D, Qin E, Xu J, et al. Non-alcoholic fatty liver diseases in patients with COVID-19: A retrospective study. J Hepatol 2020; 73(2):451- 453. https://doi.org/10.1016/j.jhep.2020.03.044
Zhou YJ, Zheng KI, Wang XB, et al. Younger patients with MAFLD are at increased risk of severe COVID-19 illness: A multicenter preliminary analysis. J Hepatol 2020; 73(3):719-721. https://doi.org/10.1016/j.jhep.2020.04.027
Ponziani FR, Del Zompo F, Nesci A, et al. Liver involvement is not associated with mortality: results from a large cohort of SARS-CoV-2 positive patients. Aliment Pharmacol Ther 2020;10.1111/apt.15996. https://doi.org/10.1111/apt.15996
Singh S, Khan A. Clinical Characteristics and Outcomes of Corona¬virus Disease 2019 Among Patients With Preexisting Liver Disease in the United States: A Multicenter Research Network Study. Gastroenterology 2020;S0016-5085(20)30585-0. doi:10.1053/j. gastro.2020.04.064
Descargas
Publicado
Cómo citar
Número
Sección
Licencia
Derechos de autor 2022 Revista colombiana de Gastroenterología

Esta obra está bajo una licencia internacional Creative Commons Atribución-NoComercial-SinDerivadas 4.0.
Aquellos autores/as que tengan publicaciones con esta revista, aceptan los términos siguientes:
Los autores/as ceden sus derechos de autor y garantizarán a la revista el derecho de primera publicación de su obra, el cuál estará simultáneamente sujeto a la Licencia de reconocimiento de Creative Commons que permite a terceros compartir la obra siempre que se indique su autor y su primera publicación en esta revista.
Los contenidos están protegidos bajo una licencia de Creative Commons Reconocimiento-NoComercial-SinObraDerivada 4.0 Internacional.


















