Asociación entre colitis ulcerativa y embolia pulmonar: caso clínico
DOI:
https://doi.org/10.22516/25007440.1208Palavras-chave:
Colitis ulcerosa, embolia pulmonar, enfermedad inflamatoria intestinal, inflamación, coagulaciónResumo
Introducción: las enfermedades intestinales inflamatorias (EII) incluyen la enfermedad de Crohn (EC) y la colitis ulcerosa (CU), patologías que afectan principalmente al intestino y en algunos casos pueden generar complicaciones extraintestinales como la tromboembolia venosa (TEV), ya sea trombosis venosa profunda o embolia pulmonar.
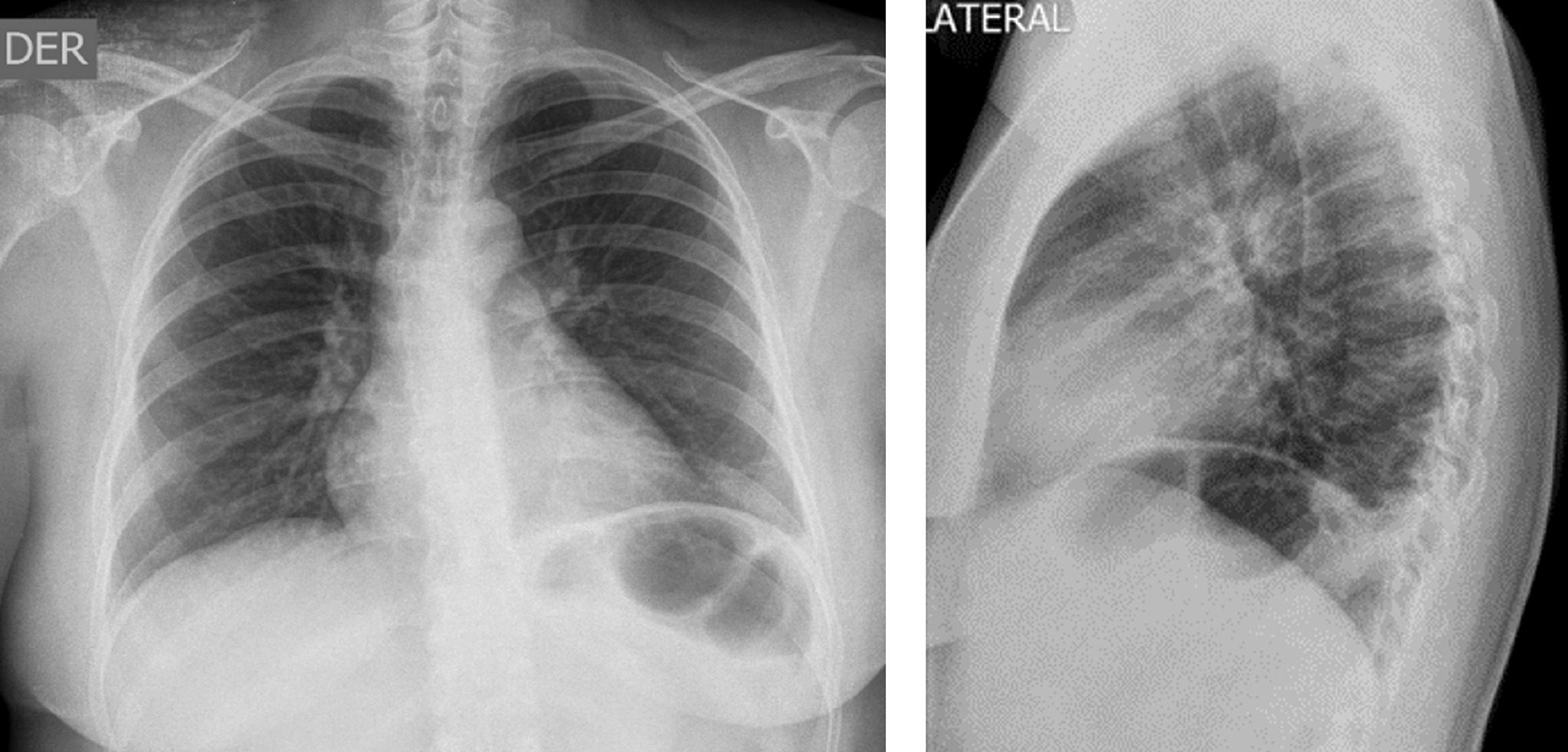
Caso clínico: es una mujer de 39 años que ingresó con un cuadro clínico de 12 horas de evolución consistente en dolor en zona torácica izquierda irradiado a la región escapular ipsilateral que se exacerba con la respiración y los cambios de posición, refirió un antecedente de trombosis venosa profunda en la pierna derecha. Los paraclínicos indicaron anemia microcítica hipocrómica y trombocitosis con imagen sugestiva de infarto pulmonar, angio-TAC con trombo a nivel del ramo segmentario lobar inferior derecho, derrame pleural derecho y atelectasia. Se indicó el estudio de anemia con colonoscopia, que reportó una pancolitis ulcerativa en fase aguda con escaso sangrado, y perfil inmunológico resultó negativo. Se inició el manejo con anticoagulante más mesalazina y metilprednisolona.
Conclusiones: las complicaciones tromboembólicas tienen una prevalencia estimada de 1% a 8% en los pacientes que debutan con enfermedad de intestino irritable en fase activa y, por su parte, la embolia pulmonar incrementa la morbimortalidad. Los eventos fisiopatológicos posiblemente involucrados incluyen estado de hipercoagulabilidad, agregación plaquetaria, falla en la fibrinólisis inadecuada y condiciones genéticas. Es fundamental identificar los factores de riesgo e implementar medidas terapéuticas para prevenir futuros eventos tromboembólicos. La terapia tromboembólica profiláctica de elección es la heparina de bajo peso molecular y está recomendada en pacientes con alto riesgo que se encuentren hospitalizados en fase activa de la enfermedad.
Downloads
Referências
Danese S, Papa A, Saibeni S, Repici A, Malesci A, Vecchi M. Inflammation and coagulation in inflammatory bowel disease: The clot thickens. Am J Gastroenterol. 2007;102(1):174-86. https://doi.org/10.1111/j.1572-0241.2006.00943.x
Bergen J.A Barker N.W Extensive arterial and venous thrombosis complicating chronic ulcerative colitis. Arch Intern Med (Chic). 1936;58(1):17-31. https://doi.org/10.1001/archinte.1936.00170110025002
Murthy SK, Nguyen GC. Venous thromboembolism in inflammatory bowel disease: an epidemiological review. Am J Gastroenterol. 2011;106(4):713-8. https://doi.org/10.1038/ajg.2011.53
Peyrin-Biroulet L, Loftus EV Jr, Colombel JF, Sandborn WJ. Long-term complications, extraintestinal manifestations, and mortality in adult Crohn’s disease in population-based cohorts. Inflamm Bowel Dis. 2011;17(1):471-8. https://doi.org/10.1002/ibd.21417
Hansson GK. Inflammation, atherosclerosis, and coronary artery disease. N Engl J Med. 2005;352(16):1685-95. https://doi.org/10.1056/NEJMra043430
Gamarra V, Amaya N, Vásquez G, Mora E, Donet J. Trombosis venosa profunda como manifestación extra intestinal de colitis ulcerativa: presentación de un caso. Rev Gastroenterol Perú. 2012;32(2):192-196.
Tan VP, Chung A, Yan BP, Gibson PR. Venous and arterial disease in inflammatory bowel disease. J Gastroenterol Hepatol. 2013;28(7):1095-1113. https://doi.org/10.1111/jgh.12260
Alatri A, Schoepfer A, Fournier N, Engelberger R, Safroneeva E, Vavricka S, et al. Prevalence and risk factors for venous thromboembolic complications in the Swiss Inflammatory Bowel Disease Cohort. Scand J Gastroenterol. 2016;51(10):1200-5. https://doi.org/10.1080/00365521.2016.1185464
Tajdini M, Hosseini SM. From Pulmonary Embolism to Inflammatory Bowel Disease; Give Tunnel Vision up. Emerg (Tehran). 2016;4(1):41-4.
Cheng K, Faye AS. Venous thromboembolism in inflammatory bowel disease. World J Gastroenterol. 2020;26(12):1231-1241. https://doi.org/10.3748/wjg.v26.i12.1231
Suárez C, Vera M, San Román L, Gonzáles Y, Calvo M, García M, et al. Riesgo de fenómenos tromboembólicos en pacientes con enfermedad inflamatoria intestinal. Gastroenterol Hepatol. 2012;35(9):634-639. https://doi.org/10.1016/j.gastrohep.2012.07.003
Giannotta M, Tapete G, Emmi G, Silvestri E, Milla M. Thrombosis in inflammatory bowel diseases: what’s the link?. Thromb J. 2015;13:14. https://doi.org/10.1186/s12959-015-0044-2
Campos A, Ramírez P, Ganchegui I, Urtasun L, Sánchez A, Spicakova K, et al. Tromboembólicas en enfermedad inflamatoria intestinal. Enferm Inflam Intest Dia. 2015;14(3):81-86. https://doi.org/10.1016/j.eii.2015.08.002
Baños Madrid R, Salama Benarroch H, Martínez Crespo J, Morán Sánchez S, Vargas Acosta A, Mercader Martínez J. Vascular complications associated with inflammatory bowel disease. An Med Interna (Madrid). 2003;20(2):33-36. https://doi.org/10.4321/S0212-71992003000200008
Kim J, Cheon J. Pathogenesis and clinical perspectives of extraintestinal manifestations in inflammatory bowel diseases. Intest Res. 2020;18(3):249-264. https://doi.org/10.5217/ir.2019.00128
Papa A, Gerardi V, Marzo M, Felice C, Rapaccini GL, Gasbarrini A. Venous thromboembolism in patients with inflammatory bowel disease: focus on prevention and treatment. World J Gastroenterol. 2014;20(12):3173-3179. https://doi.org/10.3748/wjg.v20.i12.3173
Bryant R, Jairath V, Curry N, Travis S. Thrombosis in inflammatory bowel disease: Are we tailoring prophylaxis to those most at risk? J Crohns Colitis. 2014;8(2):166-171. https://doi.org/10.1016/j.crohns.2013.09.007
Downloads
Publicado
Como Citar
Edição
Seção
Licença
Copyright (c) 2025 Revista colombiana de Gastroenterologia

Este trabalho está licenciado sob uma licença Creative Commons Attribution-NonCommercial-NoDerivatives 4.0 International License.
Aquellos autores/as que tengan publicaciones con esta revista, aceptan los términos siguientes:
Los autores/as ceden sus derechos de autor y garantizarán a la revista el derecho de primera publicación de su obra, el cuál estará simultáneamente sujeto a la Licencia de reconocimiento de Creative Commons que permite a terceros compartir la obra siempre que se indique su autor y su primera publicación en esta revista.
Los contenidos están protegidos bajo una licencia de Creative Commons Reconocimiento-NoComercial-SinObraDerivada 4.0 Internacional.