Diferencias en las tasas de realización de procedimientos de gastroenterología en Colombia según la ubicación geográfica y el régimen de afiliación
DOI:
https://doi.org/10.22516/25007440.1407Palabras clave:
Técnicas y procedimientos diagnósticos, procedimientos quirúrgicos del sistema digestivo, gastroenterología, barreras de acceso a los servicios de saludResumen
Introducción: evidencia previa sugiere que existen barreras que pueden generar un acceso diferencial a la atención en salud en Colombia, aunque el impacto para los procedimientos diagnósticos en gastroenterología no se ha evaluado.
Objetivos: evaluar las tasas de realización de procedimientos (TRP) en gastroenterología y describir diferencias según la localización geográfica, régimen de afiliación, edad y sexo.
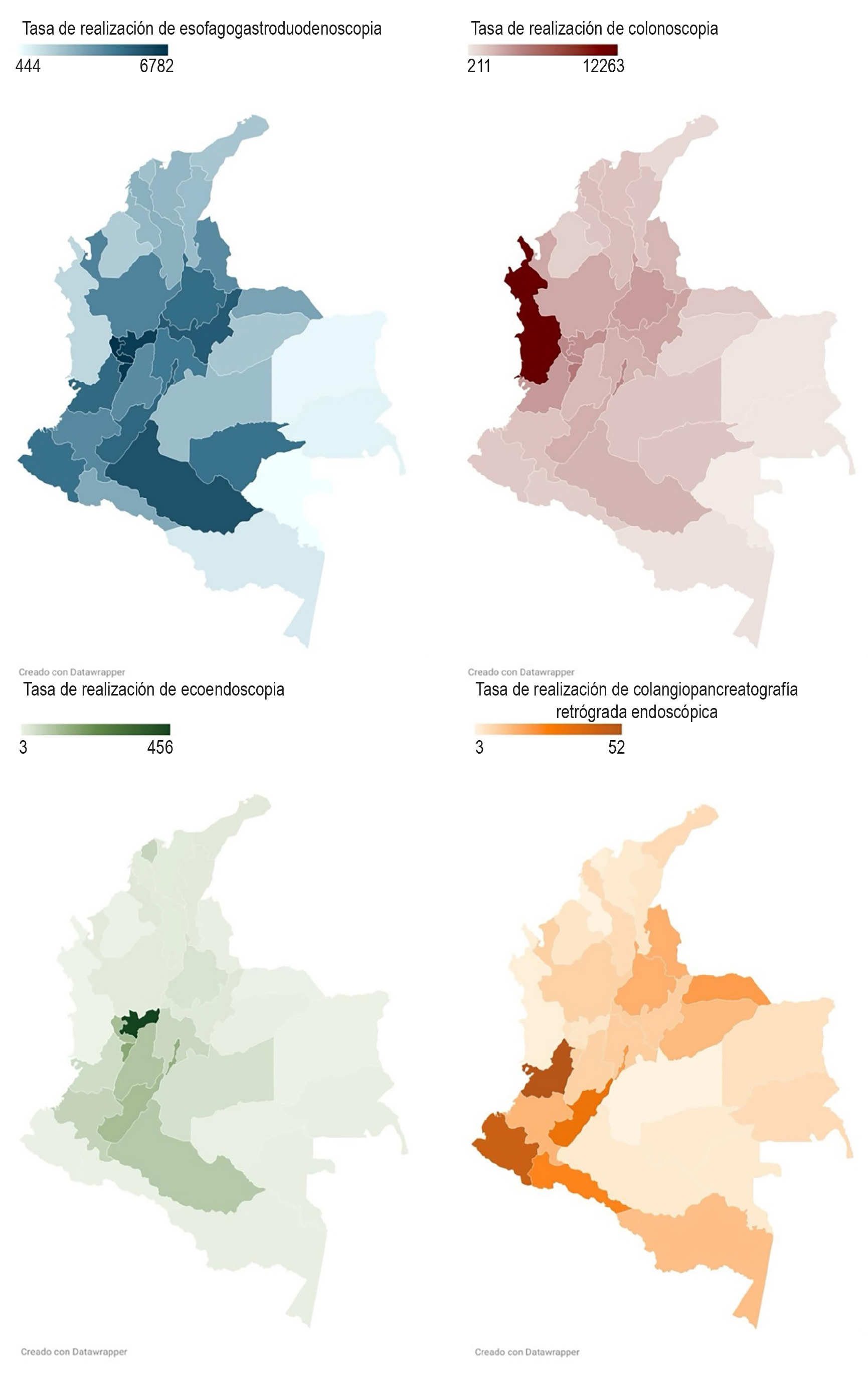
Métodos: análisis secundario de una base poblacional sobre los datos reportados al sistema SISPRO entre 2017 y 2023 en Colombia. Se calculó la TRP para esofagogastrodudenoscopia (EVDA), colonoscopia, ultrasonido endoscópico (USE) y colangiopancreatografía retrógrada endoscópica (CPRE). Se calcularon las razones de tasa de realización de procedimiento (RTRP) según la región geográfica, sexo y régimen de afiliación.
Resultados: la TRP a nivel nacional estuvo entre 66 para USE y 4144 por 100.000 habitantes para EVDA, con valores significativamente menores en la costa Caribe, el sur y el oriente colombiano. La TRP fue mayor en mujeres (RTRP EVDA: 1,66; intervalo de confianza [IC]: 1,65-1,66; p <0,001; RTRP CPRE: 1,52; IC: 1,45-1,59; p <0,001) y menor en el régimen subsidiado (RTRP CPRE: 0,85; IC: 0,82-0,89; p <0,0001; RTRP USE: 0,50; IC: 0,49-0,51; p <0,0001). Se evidenció un aumento progresivo de la tasa de realización con la edad.
Conclusiones: nuestros datos sugieren que la TRP aumenta con la edad y es mayor en mujeres. Además, los pacientes que habitan en ciertas áreas geográficas de Colombia y los pertenecientes al régimen subsidiado tienen barreras al acceso a procedimientos en gastroenterología, lo que es un llamado de atención para instaurar políticas de salud pública que minimicen estas brechas.
Descargas
Referencias bibliográficas
Bejarano M, Gallego CX, Gómez JR. Frecuencia de abdomen agudo quirúrgico en pacientes que consultan al servicio de urgencias. Rev Colomb Cir. 2011;26:33-41.
Páramo Hernández DB, Albis R, Galiano MT, Mendoza de Molano B, Rincón R, Pineda Ovalle LF, et al. Prevalencia de síntomas del reflujo gastroesofágico y factores asociados: una encuesta poblacional en las principales ciudades de Colombia. Rev. colomb. Gastroenterol. 2017;31(4):337-46. https://doi.org/10.22516/25007440.108
Pontet Y, Olano C. Prevalencia de síndrome de intestino irritable en América Latina. Rev Gastroenterol Perú. 2021;41(3):144-149. https://doi.org/10.47892/rgp.2021.413.1154
Sepúlveda Copete M, Maldonado Gutiérrez C, Bravo Ocaña JC, Satizabal N, Gempeler Rojas A, Castro Llanos AM, et al. Prevalencia de Helicobacter pylori en pacientes llevados a endoscopia de vías digestivas altas en un hospital de referencia en Cali, Colombia, en 2020. Rev Colomb Gastroenterol. 2022;37(4):355-61. https://doi.org/10.22516/25007440.868
Sung H, Ferlay J, Siegel RL, Laversanne M, Soerjomataram I, Jemal A, et al. Global Cancer Statistics 2020: GLOBOCAN Estimates of Incidence and Mortality Worldwide for 36 Cancers in 185 Countries. CA Cancer J Clin. 2021;71(3):209-249. https://doi.org/10.3322/caac.21660
Vreeburg EM, Terwee CB, Snel P, Rauws EA, Bartelsman JF, Meulen JH, et al. Validation of the Rockall risk scoring system in upper gastrointestinal bleeding. Gut. 1999;44(3):331-5. https://doi.org/10.1136/gut.44.3.331
An Z, Braseth AL, Sahar N. Acute Cholangitis: Causes, Diagnosis, and Management. Gastroenterol Clin North Am. 2021;50(2):403-414. https://doi.org/10.1016/j.gtc.2021.02.005
Mora-Moreo L, Estrada-Orozco K, Espinosa O, Melgarejo LM. Characterization of the population affiliated to the subsidized health insurance scheme in Colombia: a systematic review and meta-analysis. Int J Equity Health. 2023;22(1):28. https://doi.org/10.1186/s12939-022-01818-x
Parra-Lara L, Falla-Martinez J, Bravo J, Bravo L, Zambrano A. Health disparities and gastric cancer survival in Cali, Colombia: a hospital-based study. Annals Of Oncology. 2019;30:iv94. https://doi.org/10.1093/annonc/mdz155.340
Hilarión-Gaitán L, Díaz-Jiménez D, Cotes-Cantillo K, Castañeda-Orjuela C. Desigualdades en salud según régimen de afiliación y eventos notificados al Sistema de Vigilancia (Sivigila) en Colombia, 2015. Biomédica. 2019;39(4):737-747. https://doi.org/10.7705/biomedica.4453
Ministerio de Salud y Protección Social. Contenido tabla de referencia CUPS [Internet]. SISPRO [consultado el 4 de febrero de de 2025]. Disponible en: https://web.sispro.gov.co/WebPublico/Consultas/ConsultarDetalleReferenciaBasica.aspx?Code=CUPS
Ministerio De Salud y Protección Social. Resolución número 2077 de 2021, por la cual se establece la Clasificación Única de Procedimientos en Salud – CUPS [Internet]. Ministerio De Salud y Protección Social; 2021 [consultado el 4 de febrero de de 2025]. Disponible en: https://www.minsalud.gov.co/sites/rid/Lists/BibliotecaDigital/RIDE/DE/DIJ/resolucion-2077-de-2021.pdf
Ruhl CE, Everhart JE. Indications and outcomes of Gastrointestinal Endoscopy. En: Everhart JE (editor). The Burden of Digestive Diseases in the United States. Washington, DC: US Government Printing Office; 2008. p. 123-36.
García-Rodríguez A, Fernández-Esparrach G, Sendino O, Ginès A; en representación del Grupo de Ecoendoscopia de la SEED. State of endoscopic ultrasonography in Spain in 2017. Gastroenterol Hepatol. 2018;41(10):672-678. https://doi.org/10.1016/j.gastrohep.2018.06.009
Houghton N, Báscolo E, Jara L, Cuellar C, Coitiño A, Del Riego A, et al. Barreras de acceso a los servicios de salud para mujeres, niños y niñas en América Latina. Rev Panam Salud Publica. 2022;46:e94. https://doi.org/10.26633/RPSP.2022.94
Mayer EA, Naliboff B, Lee O, Munakata J, Chang L. Review article: gender-related differences in functional gastrointestinal disorders. Aliment Pharmacol Ther. 1999;13 Suppl 2:65-9. https://doi.org/10.1046/j.1365-2036.1999.00008.x
Zhu H, Ji K, Wu W, Zhao S, Zhou J, Zhang C, et al. Describing Treatment Patterns for Elderly Patients with Intrahepatic Cholangiocarcinoma and Predicting Prognosis by a Validated Model: A Population-Based Study. J Cancer. 2021;12(11):3114-3125. https://doi.org/10.7150/jca.53978
Rodríguez-González FJ, Naranjo-Rodríguez A, Mata-Tapia I, Chicano-Gallardo M, Puente-Gutiérrez JJ, López-Vallejos P, et al. ERCP in patients 90 years of age and older. Gastrointest Endosc. 2003;58(2):220-5. https://doi.org/10.1067/mge.2003.363
Gaitán JA, Martínez VM. Enfermedad litiásica biliar, experiencia en una clínica de cuarto nivel, 2005-2011. Rev Colomb Cir. 2014;29(3):188-96. https://doi.org/10.30944/20117582.397
Alvis-Zakzuk J, Marrugo-Arnedo C, Alvis-Zakzuk NJ, De la Rosa FG, Florez-Tanus Á, Moreno-Ruiz D, et al. Gasto de bolsillo y gasto catastrófico en salud en los hogares de Cartagena, Colombia. Rev Salud Pública. 2018;20(5):591-8. https://doi.org/10.15446/rsap.v20n5.61403
Descargas
Publicado
Cómo citar
Número
Sección
Licencia
Derechos de autor 2025 Revista colombiana de Gastroenterología

Esta obra está bajo una licencia internacional Creative Commons Atribución-NoComercial-SinDerivadas 4.0.
Aquellos autores/as que tengan publicaciones con esta revista, aceptan los términos siguientes:
Los autores/as ceden sus derechos de autor y garantizarán a la revista el derecho de primera publicación de su obra, el cuál estará simultáneamente sujeto a la Licencia de reconocimiento de Creative Commons que permite a terceros compartir la obra siempre que se indique su autor y su primera publicación en esta revista.
Los contenidos están protegidos bajo una licencia de Creative Commons Reconocimiento-NoComercial-SinObraDerivada 4.0 Internacional.


















