Ascitis pancreática en paciente con pancreatitis aguda severa: un caso inusual
DOI:
https://doi.org/10.22516/25007440.1257Palabras clave:
Pancreatitis, ascitis, vía biliar, conducto pancreático, cirugíaResumen
Antecedentes: la ascitis pancreática es una entidad clínica infrecuente debida a la acumulación de líquido pancreático en la cavidad peritoneal. Es causada por la fuga de un pseudoquiste pancreático o lesión del conducto pancreático. El diagnóstico se basa en la demostración de niveles elevados de amilasa en líquido ascítico (mayores de 1000 U/L) y niveles de proteínas mayores de 2,5 g/dL. La pancreatitis crónica (83%), la pancreatitis aguda (8,6%) y el trauma (3,6%) son las causas más comunes de la disrupción del conducto pancreático.
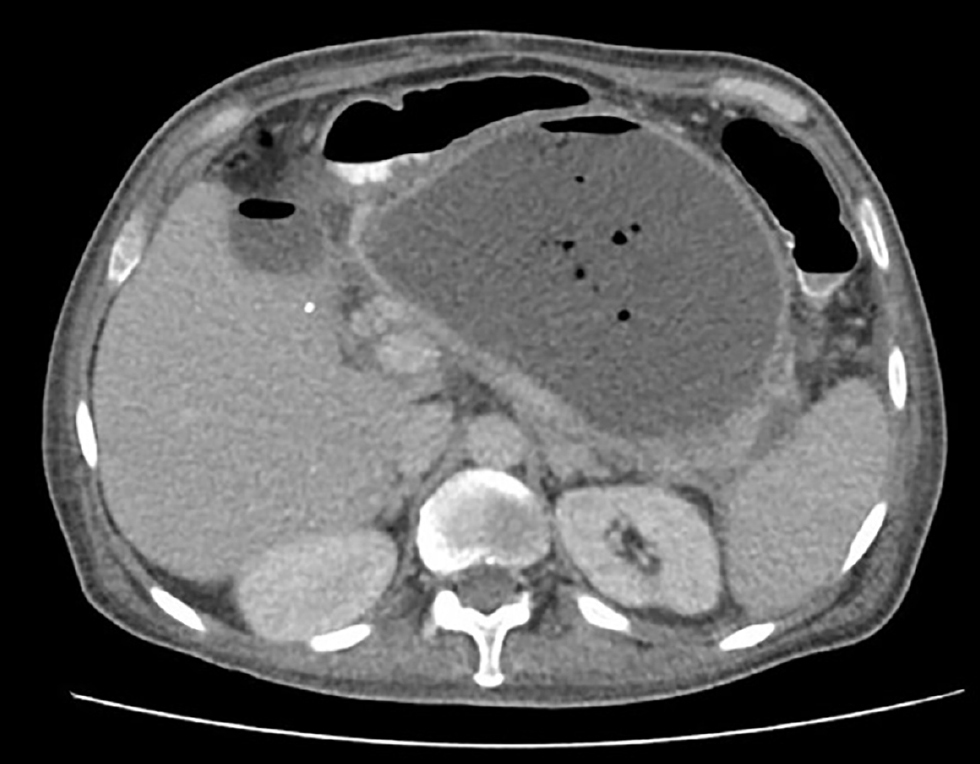
Resumen del caso: se presenta el caso de un paciente masculino de 59 años de edad quien ingresó remitido a nuestra institución por un cuadro clínico de pancreatitis aguda grave de etiología biliar con complicaciones locales dadas por necrosis encapsulada sobreinfectada, con extensión a través de la gotera parietocólica izquierda a la pelvis y la región inguinal izquierda, además de colección líquida subcapsular hepática y en los segmentos VI y VIII, por lo que requirió manejo endoscópico y percutáneo. Durante la vigilancia clínica desarrolló ascitis grado 3, por lo que en dos ocasiones se le realizó paracentesis diagnóstica y evacuatoria, con estudios en el líquido compatibles con ascitis pancreática.
Conclusiones: los pacientes con ascitis pancreática son una población reducida y heterogénea. En ellos es imperativa una detección temprana dado el pronóstico y la conducta terapéutica que implica este hallazgo. Los casos leves suelen responder al manejo médico, mientras que los graves requieren manejo endoscópico y rara vez se avanza a un manejo quirúrgico.
Descargas
Referencias bibliográficas
Bradley EL, Gonzalez AC, Clements JL Jr. Acute pancreatic pseudocysts: incidence and implications. Ann Surg. 1976;184(6):734-7. https://doi.org/10.1097/00000658-197612000-00013
He WH, Xion ZJ, Zhu Y, Xia L, Zhu Y, Liu P, et al. Percutaneous Drainage Versus Peritoneal Lavage for Pancreatic Ascites in Severe Acute Pancreatitis: A Prospective Randomized Trial. Pancreas. 2019;48(3):343-349. https://doi.org/10.1097/MPA.000000000000125
Song Z, Zhu Q, Zhang Y, Yan X, Pan X. Ascites volume quantification via abdominal CT: A novel approach to predict severity in acute pancreatitis. Medical Science Monitor. 2023;29:e940783. https://doi.org/10.12659/MSM.940783
Bush N, Rana SS. Ascites in acute pancreatitis: Clinical implications and management. Digestive Diseases and Sciences. 2021;67(6):1987-93. https://doi.org/10.1007/s10620-021-07063-6
Sileo AV, Chawla SK, LoPresti PA. Pancreatic ascites: Diagnostic importance of ascitic lipase. The American Journal of Digestive Diseases. 1975;20(12):1110-4. https://doi.org/10.1007/BF01070753
Zhang F, Wang HX, Wang X, Huang WF. Pancreatic fistula presenting with bloody ascites and acute peritonitis in a chronic pancreatitis patient: a case report. J Xiangya Med 2021;6:34. https://doi.org/10.21037/jxym-21-33
Karagyozov P, Tishkov I, Boeva I, Plachkov I. Endoscopic ultrasound-guided pancreaticogastrostomy as a rescue therapy for pancreatic ascites after failed ERCP. Endoscopy. 2021;53(3):E104-E105. https://doi.org/10.1055/a-1207-0191
Zeng Q-X, Wu Z-H, Huang D-L, Huang Y-S, Zhong H-J. Association between Ascites and clinical findings in patients with acute pancreatitis: A retrospective study. Medical Science Monitor. 2021;27:e933196. https://doi.org/10.12659/MSM.933196
Larsen M, Kozarek R. Management of pancreatic ductal leaks and fistulae. J Gastroenterol Hepatol. 2014;29(7):1360-70. https://doi.org/10.1111/jgh.12574
Jang JW, Kim MH, Oh D, Cho DH, Song TJ, Park DH, et al. Factors and outcomes associated with pancreatic duct disruption in patients with acute necrotizing pancreatitis. Pancreatology. 2016;16(6):958-965. https://doi.org/10.1016/j.pan.2016.09.009
Oey RC, van Buuren HR, de Man RA. The diagnostic work-up in patients with ascites: current guidelines and future prospects. Neth J Med. 2016;74(8):330-335.
He WH, Xion ZJ, Zhu Y, Xia L, Zhu Y, Liu P, et al. Percutaneous Drainage Versus Peritoneal Lavage for Pancreatic Ascites in Severe Acute Pancreatitis: A Prospective Randomized Trial. Pancreas. 2019;48(3):343-349. https://doi.org/10.1097/MPA.0000000000001251
Kanneganti K, Srikakarlapudi S, Acharya B, Sindhaghatta V, Chilimuri S. Successful Management of Pancreatic Ascites with both Conservative Management and Pancreatic Duct Stenting. Gastroenterol Res. 2009;2(4):245-7. https://doi.org/10.4021/gr2009.08.1306
Castaño-Llano R, Artifon EL. Intervencionismo endoscópico en la pancreatitis crónica. Rev Col Gastroenterol. 2019;34(1):38-51. https://doi.org/10.22516/25007440.354
Ramia JM, Fabregat J, Pérez-Miranda M. Síndrome del ducto pancreático desconectado [Disconnected pancreatic duct syndrome]. Cir Esp. 2014;92(1):4-10. Spanish. https://doi.org/10.1016/j.ciresp.2013.02.024
Varadarajulu S, Noone TC, Tutuian R, Hawes RH, Cotton PB. Predictors of outcome in pancreatic duct disruption managed by endoscopic transpapillary stent placement. Gastrointest Endosc. 2005;61(4):568-75. https://doi.org/10.1016/S0016-5107(04)02832-9
Strand DS, Law RJ, Yang D, Elmunzer BJ. AGA Clinical Practice Update on the Endoscopic Approach to Recurrent Acute and Chronic Pancreatitis: Expert Review. Gastroenterology. 2022;163(4):1107-1114. https://doi.org/10.1053/j.gastro.2022.07.079
Dumonceau JM, Delhaye M, Tringali A, Dominguez-Munoz JE, Poley JW, Arvanitaki M, et al. Endoscopic treatment of chronic pancreatitis: European Society of Gastrointestinal Endoscopy (ESGE) Clinical Guideline. Endoscopy. 2012;44(8):784-800. https://doi.org/10.1055/s-0032-1309840
Dominguez-Munoz JE, Drewes AM, Lindkvist B, Ewald N, Czakó L, Rosendahl J, et al; HaPanEU/UEG Working Group. Recommendations from the United European Gastroenterology evidence-based guidelines for the diagnosis and therapy of chronic pancreatitis. Pancreatology. 2018;18(8):847-854. https://doi.org/10.1016/j.pan.2018.09.016
Löhr JM, Dominguez-Munoz E, Rosendahl J, Besselink M, Mayerle J, Lerch MM, et al; HaPanEU/UEG Working Group. United European Gastroenterology evidence-based guidelines for the diagnosis and therapy of chronic pancreatitis (HaPanEU). United European Gastroenterol J. 2017;5(2):153-199. https://doi.org/10.1177/2050640616684695
Descargas
Publicado
Cómo citar
Número
Sección
Licencia
Derechos de autor 2025 Revista colombiana de Gastroenterología

Esta obra está bajo una licencia internacional Creative Commons Atribución-NoComercial-SinDerivadas 4.0.
Aquellos autores/as que tengan publicaciones con esta revista, aceptan los términos siguientes:
Los autores/as ceden sus derechos de autor y garantizarán a la revista el derecho de primera publicación de su obra, el cuál estará simultáneamente sujeto a la Licencia de reconocimiento de Creative Commons que permite a terceros compartir la obra siempre que se indique su autor y su primera publicación en esta revista.
Los contenidos están protegidos bajo una licencia de Creative Commons Reconocimiento-NoComercial-SinObraDerivada 4.0 Internacional.


















