Vasculitis leucocitoclásticas como manifestación extraintestinal dermatológica rara de la enfermedad inflamatoria intestinal asociada con Clostridium: reporte de un caso
DOI:
https://doi.org/10.22516/25007440.500Palabras clave:
Vasculitis leucocitoclásticas, clostridum difficile, colitis ulcerativa, enfermedad inflamatoria intestinal, manifestaciones extraintestinalesResumen
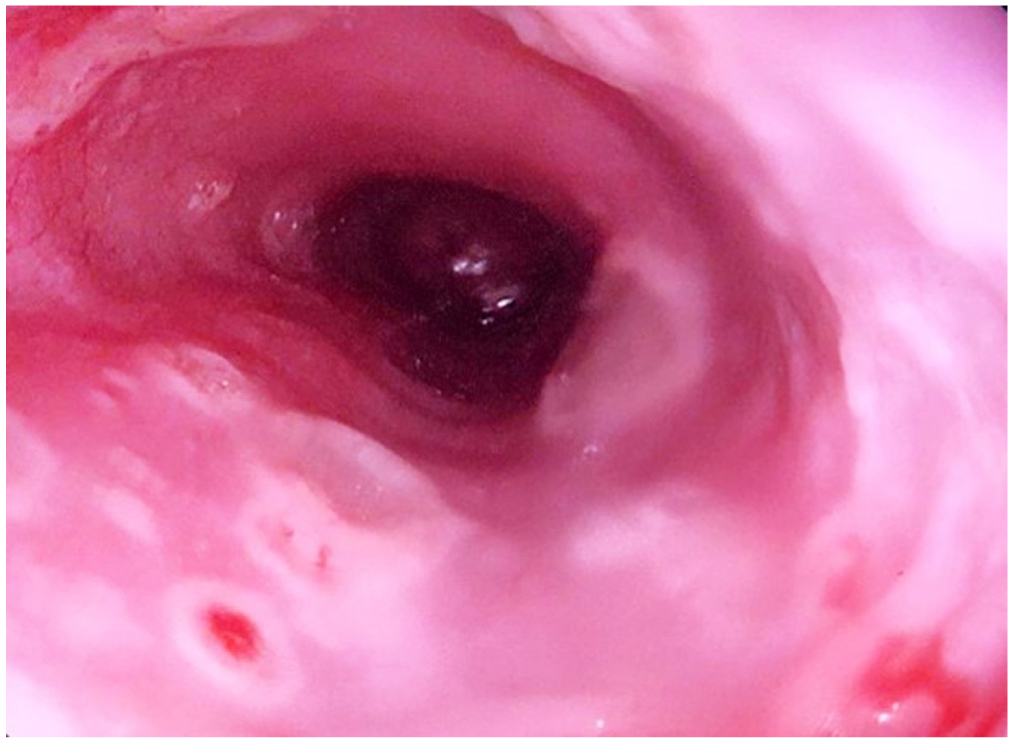
Las vasculitis leucocitoclásticas se definen como el daño e inflamación de las paredes vasculares, son aquellas vasculitis de pequeños vasos que anatomopatológicamente presentan leucocitoclasia y puede observarse como una manifestación extraintestinal de la enfermedad inflamatoria intestinal. En la colitis ulcerativa se presentan en menor frecuencia, por inmunocomplejos generados en la mucosa intestinal debido a la exposición del tejido linfoide submucoso a antígenos fecales; podrían precipitarse en las paredes de los pequeños vasos. Se pueden asociar con Clostridium difficile, que es un bacilo grampositivo esporulado, anaerobio estricto, que se encuentra normalmente en el medio ambiente y produce colitis, que se manifiesta como un cuadro diarreico presentado después de la ingesta de antibióticos y altera la flora bacteriana común de este órgano. El caso se trata de un paciente 36 años de edad con cuadro de diarreas líquidas con moco y escaso sangrado; se realizó un estudio endoscópico y anatomopatológico en el que se observó colitis ulcerativa con coproparasitario positivo para antígeno de C. difficile, y en su hospitalización presentó lesiones dérmicas petequiales y necróticas en el cuarto dedo de la mano izquierda, que en la biopsia dio como resultado vasculitis de pequeños vasos. En este artículo se revisan de forma práctica los aspectos relacionados con la fisiopatología, histología, tratamiento y diagnósticos de la manifestación extraintestinal dermatológica rara, como la vasculitis leucocitoclástica en pacientes con colitis ulcerativas asociadas con Clostridium.
Descargas
Referencias bibliográficas
Casano VJ, Fernández Carballido C, Ibero Díaz I, Contreras Blasco MA. Vasculitis Leucocitoclásticas. En: Román JA, Rosas JC, Castellano JA (editores). Enfermedades Reumáticas. Sociedad Valenciana de Reumatología; 2008. p. 289-299.
Hong JS, Jin SP, Choi M, Lee KL, Lee JH, Cho S. Annular leukocytoclastic vasculitis in a patient with ulcerative colitis. Ann Dermatol. 2011;23(Suppl 3):S338-40. https://doi.org/10.5021/ad.2011.23.S3.S338
Butts GT, Bishop PR, Wyatt JP, Nowicki MJ. Leukocytoclastic vasculitis in an adolescent with ulcerative colitis: Report of a case and review of the literature. SAGE Open Med Case Rep. 2014;2:2050313X14547609. https://doi.org/10.1177/2050313X14547609
Piche T, Vanbiervliet G, Pipau FG, Dainese R, Hébuterne X, Rampal P, Collins SM. Low risk of irritable bowel syndrome after Clostridium difficile infection. Can J Gastroenterol. 2007;21(11):727-31. https://doi.org/10.1155/2007/262478
Vieira Teixeira F, Saad Hosne R, Sobrado CW.Management of ulcerative colitis: a clinical update. 4, 2015, J Coloproctol. 2015;35(04):230-7. https://doi.org/10.1016/j.jcol.2015.08.006
Davis SC, Robinson BL, Vess J, Lebel JS. Primary care management of ulcerative colitis. Nurse Pract. 2018;43(1):11-19. https://doi.org/10.1097/01.NPR.0000527565.05934.14
Gota CE, Calabrese LH. Diagnosis and treatment of cutaneous leukocytoclastic vasculitis. Int J Clin Rheumatol. 2013;8(1):49-60. https://doi.org/10.2217/ijr.12.79
Liste Rodríguez S, Chamizo Cabrera MG, Paz Enrique LE; Hernández Alfonso EA. Vasculitis leucocitoclástica. Revista Cubana de Medicina General Integral. 2013;30(4):415-420.
Langan RC, Gotsch PB, Krafczyk MA, Skillinge DD. Ulcerative colitis: diagnosis and treatment. Am Fam Physician. 2007;76(9):1323-30.
Baigrie D, Bansal P, Goyal A, Crane JS. Leukocytoclastic Vasculitis. 2020 Aug 11. In: StatPearls [Internet]. Treasure Island (FL): StatPearls Publishing; 2021.
Cerezo Ruiz A, Lenzano Grande F, Pérez De Luque DJ, Domínguez Jiménez JL, Rodríguez-Mancheño AL, Cortés Rodríguez B, Serrano Muñoz A. Vasculitis leucocitoclástica asociada a colitis ulcerosa. Gastroenterol Hepatol. 2010;33(9):682-3. https://doi.org/10.1016/j.gastrohep.2010.03.002
Callen JP. Severe cutaneous vasculitis complicating ulcerative colitis. Arch Dermatol. 1979;115(2):226-7.
Einhorn J, Levis JT. Dermatologic Diagnosis: Leukocytoclastic Vasculitis. Perm J. 2015;19(3):77-8. https://doi.org/10.7812/TPP/15-001
Agrawal D, Rukkannagari S, Kethu S. Pathogenesis and clinical approach to extraintestinal manifestations of inflammatory bowel disease. Minerva Gastroenterol Dietol. 2007;53(3):233-48.
Leukocytoclastic Vasculitis [internet]. American Osteopathic College of Dermatology [citado el 9 de septiembre de 2019]. Disponible en: https://www.aocd.org/page/LeukocytoclasticVas
Rubin DT, Ananthakrishnan AN, Siegel CA, Sauer BG, Long MD. ACG Clinical Guideline: Ulcerative Colitis in Adults. Am J Gastroenterol. 2019;114(3):384-413. https://doi.org/10.14309/ajg.0000000000000152
Plaza Santos R, Jaquotot Herranz M, Froilán Torres C, Poza Cordón J, Casado Verrier B, de Tena Díaz-Agero FL, Vázquez López P, Suárez de Parga JM. Vasculitis leucocitoclástica asociada a enfermedad de Crohn. Gastroenterol Hepatol. 2010;33(6):433-5. https://doi.org/10.1016/j.gastrohep.2009.07.004
Rodríguez-Pardo D, Mirelis B, Navarro F. Infecciones producidas por Clostridium difficile. Enferm Infecc Microbiol Clin. 2013;31(4):254-63. https://doi.org/10.1016/j.eimc.2012.12.010
Khan FY, Elzouki AN. Clostridium difficile infection: a review of the literature. Asian Pac J Trop Med. 2014;7S1:S6-S13. https://doi.org/10.1016/S1995-7645(14)60197-8
Zacharioudakis IM, Zervou FN, Shehadeh F, Mylona EK, Mylonakis E. Association of Community Factors with Hospital-onset Clostridioides (Clostridium) difficile Infection: A Population Based U.S.-wide Study. EClinicalMedicine. 2019;8:12-19. https://doi.org/10.1016/j.eclinm.2019.02.001
Ford AC, Moayyedi P, Hanauer SB. Ulcerative colitis. BMJ. 2013;346:f432. https://doi.org/10.1136/bmj.f432
Institut national d’excellence en santé et en services sociaux (INESSS) [Internet]. Treatment of Clostridium difficile- Associated Diarrhea or Colitis. Quebec: INESSS; 2017. Disponible en: https://www.inesss.qc.ca/fileadmin/doc/INESSS/Rapports/Traitement/Guide_Cdifficile-EN.pdf
Lital Meyer S, Espinoza AR, Quera PR. Infección por clostridium difficile: epidemiología, diagnóstico y estrategias terapéuticas. Revista Médica Clínica Las Andes. 2014;25(3):473-84. https://doi.org/10.1016/S0716-8640(14)70064-1
Bagdasarian N, Rao K, Malani PN. Diagnosis and treatment of Clostridium difficile in adults: a systematic review. JAMA. 2015;313(4):398-408. https://doi.org/10.1001/jama.2014.17103
Seicean A, Moldovan-Pop A, Seicean R. Ulcerative colitis worsened after Clostridium difficile infection: efficacy of infliximab. World J Gastroenterol. 2014;20(17):5135-40. https://doi.org/10.3748/wjg.v20.i17.5135
Descargas
Publicado
Cómo citar
Número
Sección
Licencia
Aquellos autores/as que tengan publicaciones con esta revista, aceptan los términos siguientes:
Los autores/as ceden sus derechos de autor y garantizarán a la revista el derecho de primera publicación de su obra, el cuál estará simultáneamente sujeto a la Licencia de reconocimiento de Creative Commons que permite a terceros compartir la obra siempre que se indique su autor y su primera publicación en esta revista.
Los contenidos están protegidos bajo una licencia de Creative Commons Reconocimiento-NoComercial-SinObraDerivada 4.0 Internacional.


















