Detección de intolerancias a FODMAP y mejoría de síntomas después de un tratamiento dietético en pacientes del Noroeste de México
DOI:
https://doi.org/10.22516/25007440.1293Palabras clave:
Síndrome de intestino irritable, Intolerancia alimentaria, Dieta FODMAP, Prueba de alientoResumen
Introducción: los oligo-, di-, monosacáridos y polioles fermentables (FODMAP) se asocian a síntomas gastrointestinales en pacientes con trastornos de la interacción intestino-cerebro, lo que afecta su calidad de vida si no se tratan.
Objetivos: identificar intolerancias a FODMAP en pacientes del Noroeste de México referidos por gastroenterólogos y diseñar dietas bajas en FODMAP para aliviar sus síntomas.
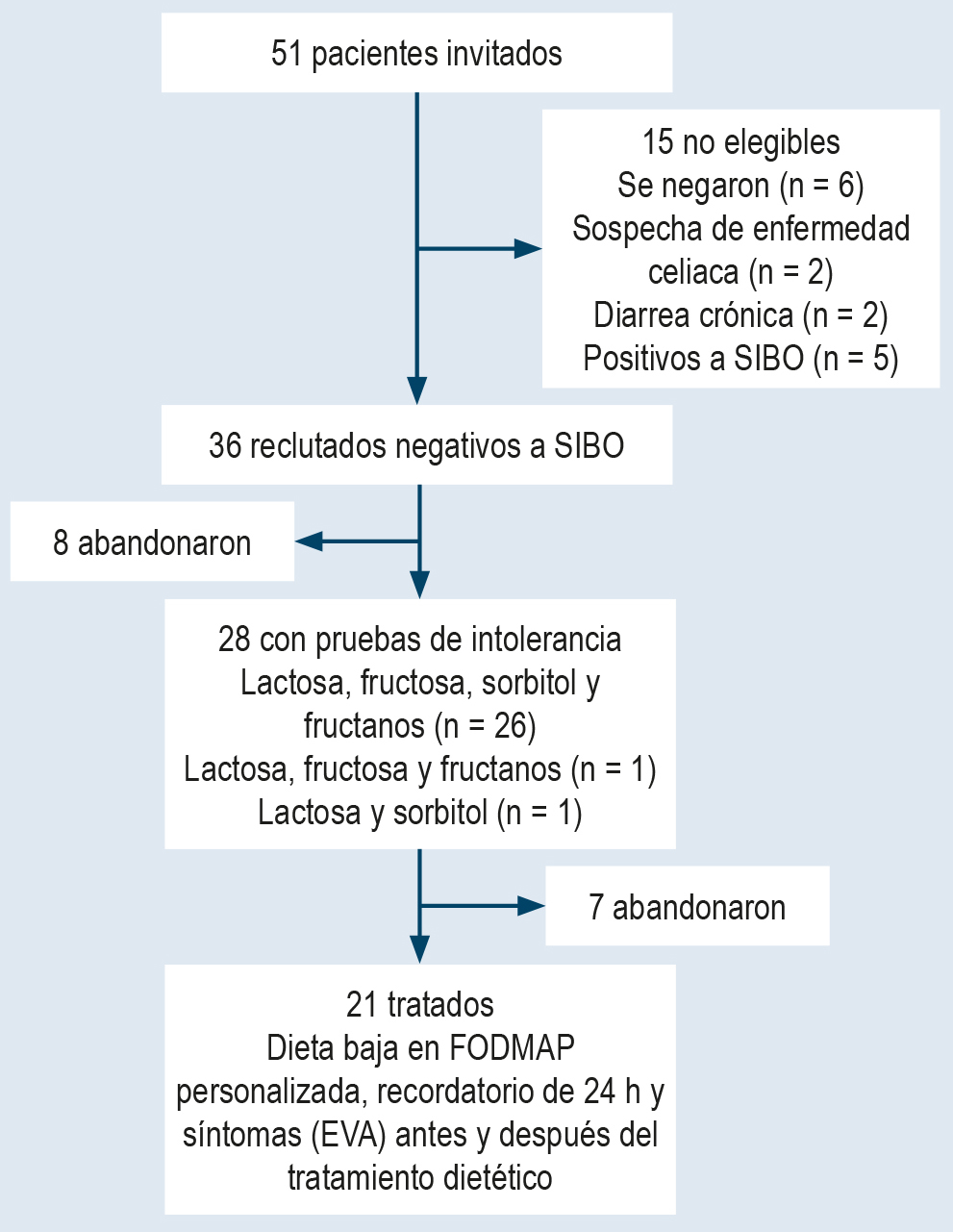
Métodos: se realizó un estudio cuasiexperimental de un solo grupo, con pruebas de hidrógeno espirado para detectar sobrecrecimiento bacteriano en intestino delgado e intolerancia a lactosa, fructosa, sorbitol y fructanos. Se diseñaron dietas personalizadas bajas en FODMAP para tratar los síntomas. Al inicio y después del tratamiento, se evaluaron síntomas con una escala visual analógica de 100 mm y se aplicaron recordatorios de 24 horas.
Resultados: de 36 pacientes reclutados, 21 (35,9 años en promedio) completaron el estudio, y el 42% padecía síndrome de intestino irritable. Al inicio, el 92% manifestó padecer distensión abdominal (gravedad media: 6,5 ± 2,4) y gases (5,6 ± 2,8). Otros síntomas fueron náuseas (31%), reflujo (28%), ansiedad o estrés (22%), e insomnio o irritabilidad (17%). El 39% fue intolerante a la lactosa, 33% a fructosa, 56% a sorbitol y 61% a fructanos. Con el tratamiento dietético, la gravedad de la distensión abdominal, dolor abdominal, borborigmos, diarrea, estreñimiento y gases disminuyó significativamente (p ≤0,05). El consumo de energía y macronutrientes se mantuvo estable durante el estudio, mientras que el de FODMAP disminuyó notablemente.
Conclusión: el tratamiento basado en dieta baja en FODMAP diseñada de acuerdo con las intolerancias específicas predetectadas redujo eficazmente los síntomas de los pacientes.
Descargas
Referencias bibliográficas
Shamah-Levy T, Vielma-Orozco E, Heredia-Hernández O, Romero-Martínez M, Mojica-Cuevas J, Cuevas-Nasu L, et al. Encuesta Nacional de Salud y Nutrición 2018-19: Resultados nacionales. Cuernavaca, México: Instituto Nacional de Salud Pública; 2020.
Sperber AD, Bangdiwala SI, Drossman DA, Ghoshal UC, Simren M, Tack J, et al. Worldwide prevalence and burden of functional gastrointestinal disorders, results of Rome foundation global study. Gastroenterology. 2021;160(1):99-114.e3. https://doi.org/10.1053/j.gastro.2020.04.014
Black CJ, Drossman DA, Talley NJ, Ruddy J, Ford AC. Functional gastrointestinal disorders: advances in understanding and management. Lancet. 2020;396(10263):1664-74. https://doi.org/10.1016/S0140-6736(20)32115-2
Rinninella E, Cintoni M, Raoul P, Gasbarrini A, Mele MC. Food additives, gut microbiota, and irritable bowel syndrome: a hidden track. Int J Environ Res Public Health 2020;17(23):8816. https://doi.org/10.3390/ijerph17238816
Smiliotopoulos T, Zampelas A, Houliaras G, Sgouros SN, Michas G, Bamias G, et al. Association of fructose consumption with prevalence of functional gastrointestinal disorders manifestations: results from Hellenic National Nutrition and Health Survey (HNNHS). Br J Nutr. 2023;130(11):1961-72. https://doi.org/10.1017/S0007114523001198
Tuck CJ, Biesiekierski JR, Schmid-Grendelmeier P, Pohl D. Food intolerances. Nutrients. 2019;11(7):1684. https://doi.org/10.3390/nu11071684
Varney J, Barrett J, Scarlata K, Catsos P, Gibson PR, Muir JG. FODMAPs: food composition, defining cutoff values and international application. J Gastroenterol Hepatol. 2017;32 Suppl 1:53-61. https://doi.org/10.1111/jgh.13698
Barrett JS, Gibson PR. Fermentable oligosaccharides, disaccharides, monosaccharides and polyols (FODMAPs) and nonallergic food intolerance: FODMAPs or food chemicals? Therap Adv Gastroenterol. 2012;5(4):261-8. https://doi.org/10.1177/1756283X11436241
Usai-Satta P, Oppia F, Lai M, Cabras F. Hydrogen breath tests: are they really useful in the nutritional management of digestive disease? Nutrients. 2021;13(3):974. https://doi.org/10.3390/nu13030974
Halmos EP, Power VA, Shepherd SJ, Gibson PR, Muir JG. A diet low in FODMAPs reduces symptoms of irritable bowel syndrome. Gastroenterology. 2014;146(1):67-75.e5. https://doi.org/10.1053/j.gastro.2013.09.046
Gasbarrini A, Corazza GR, Gasbarrini G, Montalto M, Di Stefano M, Basilisco G, et al. Methodology and indications of H2-breath testing in gastrointestinal diseases: the Rome Consensus Conference. Aliment Pharmacol Ther. 2009;29 Suppl 1:1-49. https://doi.org/10.1111/j.1365-2036.2009.03951.x
Amieva-Balmori M, Coss-Adame E, Rao NS, Dávalos-Pantoja BM, Rao SSC. Diagnostic utility of carbohydrate breath tests for SIBO, fructose, and lactose intolerance. Dig Dis Sci 2020;65(5):1405-13. https://doi.org/10.1007/s10620-019-05889-9
Hammer HF, Fox MR, Keller J, Salvatore S, Basilisco G, Hammer J, et al. European guideline on indications, performance, and clinical impact of hydrogen and methane breath tests in adult and pediatric patients: European Association for Gastroenterology, Endoscopy and Nutrition, European Society of Neurogastroenterology and Motility, and European Society for Paediatric Gastroenterology Hepatology and Nutrition consensus. United European Gastroenterol J. 2022;10(1):15-40. https://doi.org/10.1002/ueg2.12133
Secretaría de Salud. Norma Oficial Mexicana NOM-043-SSA2-2012, servicios básicos de salud. Promoción y educación para la salud en materia alimentaria. Criterios para brindar orientación [Internet]. Diario Oficial, 22 de enero de 2013 [consultado el 18 de febrero de 2016]. Disponible en: https://www.gob.mx/cms/uploads/attachment/file/138258/NOM-043-servicios-basicos-salud-educacion-alimentaria.pdf
Rivera JA, Muñoz-Hernández O, Rosas-Peralta M, Aguilar-Salinas Carlos A, Popkin Barry M, Willett Walter C. Consumo de bebidas para una vida saludable: recomendaciones para la población mexicana. Salud Pública Mex. 2008;50(2):173-95.
Perets TT, Hamouda D, Layfer O, Ashorov O, Boltin D, Levy S, et al. Small intestinal bacterial overgrowth may increase the likelihood of lactose and sorbitol but not fructose intolerance false positive diagnosis. Ann Clin Lab Sci. 2017;47(4):447-51.
Zingone F, Bertin L, Maniero D, Palo M, Lorenzon G, Barberio B, et al. Myths and facts about food intolerance: a narrative review. Nutrients. 2023;15(23):4969. https://doi.org/10.3390/nu15234969
Aziz I, Simrén M. The overlap between irritable bowel syndrome and organic gastrointestinal diseases. Lancet Gastroenterol Hepatol. 2021;6(2):139-148. https://doi.org/10.1016/S2468-1253(20)30212-0
Oligschlaeger Y, Yadati T, Houben T, Condello Oliván CM, Shiri-Sverdlov R. Inflammatory bowel disease: A stressed “gut/feeling”. Cells. 2019;8(7):659. https://doi.org/10.3390/cells8070659
Jafari M, Sabahi P, Jahan F, Sotodeh Asl N. Effectiveness of cognitive-behavioral stress management for depression, anxiety, cognitive emotion regulation, and quality of life in patients with irritable bowel syndrome: a quasi-experimental study. Jundishapur J Chronic Dis Care. 2022;11(2):e122098. https://doi.org/10.5812/jjcdc.122098
Wilder-Smith CH, Materna A, Wermelinger C, Schuler J. Fructose and lactose intolerance and malabsorption testing: the relationship with symptoms in functional gastrointestinal disorders. Aliment Pharmacol Ther. 2013;37(11):1074-83. https://doi.org/10.1111/apt.12306
Rosado JL. Intolerancia a la lactosa. Gac Med Mex. 2016;152 Suppl 1:67-73.
Reyes-Huerta JU, de la Cruz-Patiño E, Ramírez-Gutiérrez de Velasco A, Zamudio C, Remes-Troche JM. Intolerancia a la fructosa en pacientes con síndrome de intestino irritable; un estudio de casos y controles. Rev Gastroenterol Mex. 2010;75(4):405-11.
Raithel M, Weidenhiller M, Hagel AF, Hetterich U, Neurath MF, Konturek PC. The malabsorption of commonly occurring mono and disaccharides: levels of investigation and differential diagnoses. Dtsch Arztebl Int. 2013;110:775-82. https://doi.org/10.3238/arztebl.2013.0775
Sia T, Tanaka RO, Mousad A, Narayan AP, Si K, Bacchus L, et al. Fructose malabsorption and fructan malabsorption are associated in patients with irritable bowel syndrome. BMC Gastroenterol. 2024;24(1):143. https:// doi.org/10.1186/s12876-024-03230-x
Mehtab W, Agarwal A, Singh N, Malhotra A, Makharia GK. All that a physician should know about FODMAPs. Indian J Gastroenterol. 2019;38(5):378-90. https://doi.org/10.1007/s12664-019-01002-0
Alfaro-Cruz L, Heitkemper M, Chumpitazi BP, Shulman RJ. Literature review: Dietary intervention adherence and adherence barriers in functional gastrointestinal disorder studies. J Clin Gastroenterol. 2020;54(3):203-11. https://doi.org/10.1097/MCG.0000000000001280
Descargas
Publicado
Cómo citar
Número
Sección
Licencia
Derechos de autor 2025 Revista colombiana de Gastroenterología

Esta obra está bajo una licencia internacional Creative Commons Atribución-NoComercial-SinDerivadas 4.0.
Aquellos autores/as que tengan publicaciones con esta revista, aceptan los términos siguientes:
Los autores/as ceden sus derechos de autor y garantizarán a la revista el derecho de primera publicación de su obra, el cuál estará simultáneamente sujeto a la Licencia de reconocimiento de Creative Commons que permite a terceros compartir la obra siempre que se indique su autor y su primera publicación en esta revista.
Los contenidos están protegidos bajo una licencia de Creative Commons Reconocimiento-NoComercial-SinObraDerivada 4.0 Internacional.


















