Una causa olvidada de dolor abdominal recurrente: reporte de caso
DOI:
https://doi.org/10.22516/25007440.1110Palabras clave:
Porfiria hepática, Hemina, Dolor abdominalResumen
Introducción: las porfirias son trastornos enzimáticos de la síntesis del hemo. Las porfirias hepáticas agudas (PHA) se presentan con síntomas neuroviscerales agudos, como dolor abdominal, náuseas, vómitos, estreñimiento, debilidad muscular, neuropatía, taquicardia e hipertensión. La deficiencia de ácido 5-aminolevulínico deshidratasa (ALAD) es un trastorno autosómico recesivo raro que provoca poca o ninguna elevación de porfobilinógeno, pero eleva el ácido 5-aminolevulínico y la coproporfirina III urinaria. No hay registros de este tipo de porfiria en Colombia. En la fase aguda requiere manejo integral, desde hemoterapia hasta trasplante hepático.
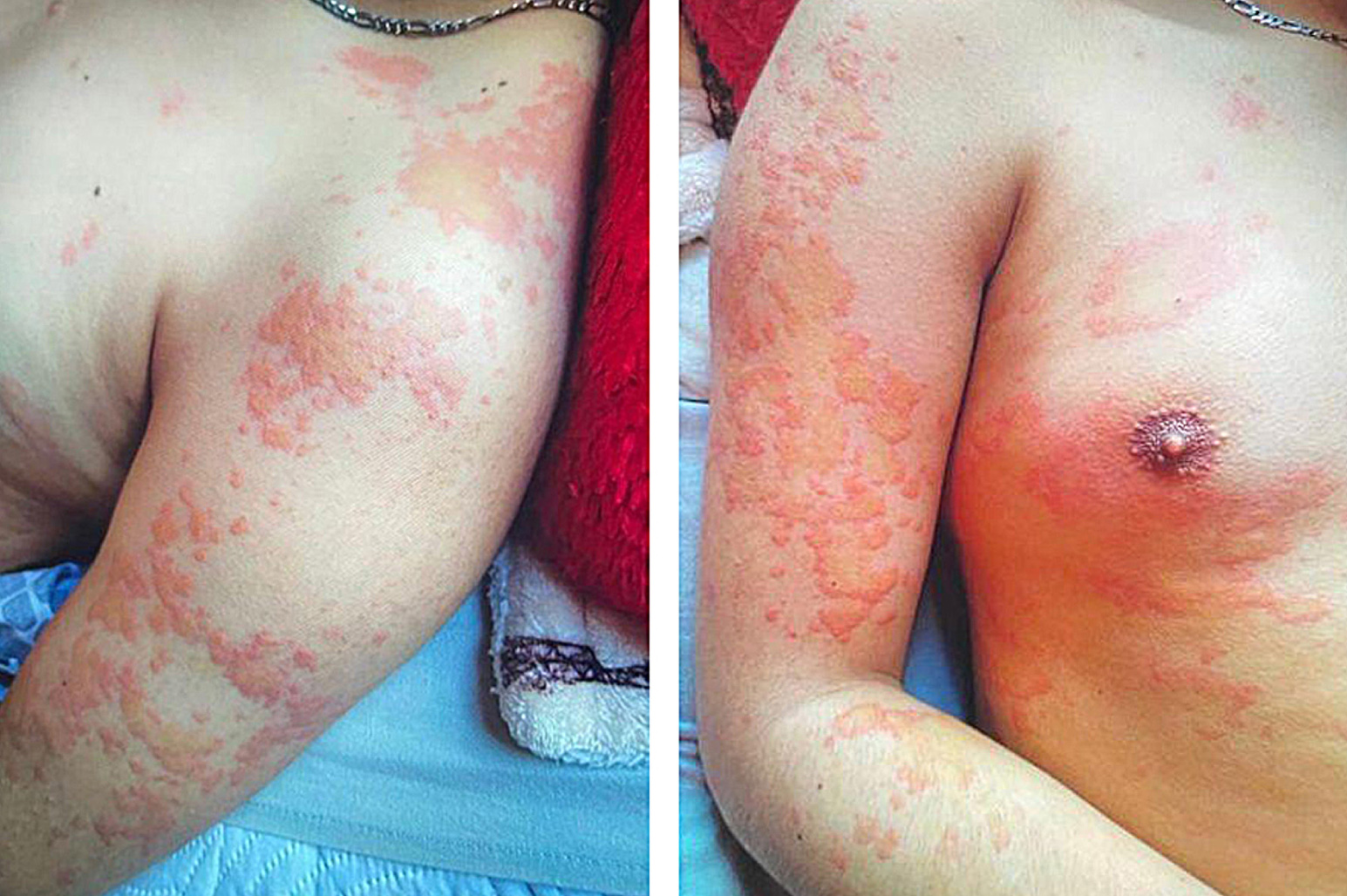
Presentación del caso: hombre de 24 años sin antecedentes que cursaba con un cuadro recurrente y agudizado de dolor abdominal asociado a cambios en la coloración en la orina, lesiones cutáneas, deposiciones diarreicas y distermias. Dentro de su abordaje con paraclínicos previos se descarta causas de dolor abdominal recurrente iniciales, con porfobilinógeno negativo, completando estudio con 5-aminolevulínico elevado, configurando la clínica de porfiria por ALAD, con mejoría ante la hemoterapia y remisión de lesión renal aguda. Se documentó el distractor asociado posible de nefritis intersticial y manifestaciones en la piel derivadas del consumo de AINES.
Conclusiones: se debe considerar la porfiria por ALAD y todas las porfirias hepáticas agudas en cualquier paciente que presente recurrencia inexplicable de dolor abdominal grave y neuropatía. A pesar de su relativa rareza y complejidad, la mayoría de las porfirias se pueden definir y diagnosticar fácilmente. Una de las causas más frecuentes en el retraso diagnóstico radica en no considerar este diagnóstico en los diferenciales de manera oportuna.
Descargas
Referencias bibliográficas
Referencias
Bissell DM, Anderson KE, Bonkovsky HL. Porphyria. N Engl J Med [Internet]. 2017;377(9):862–72. Available from: http://dx.doi.org/10.1056/NEJMra1608634
Gerischer LM, Scheibe F, Nümann A, Köhnlein M, Stölzel U, Meisel A. Acute porphyrias - A neurological perspective. Brain Behav [Internet]. 2021;11(11):e2389. Available from: http://dx.doi.org/10.1002/brb3.2389
Bonkovsky HL, Dixon N, Rudnick S. Pathogenesis and clinical features of the acute hepatic porphyrias (AHPs). Mol Genet Metab [Internet]. 2019;128(3):213–8. Available from: http://dx.doi.org/10.1016/j.ymgme.2019.03.002
de Souza PVS, Badia B de ML, Farias IB, Pinto WBV de R, Oliveira ASB. Acute hepatic porphyria: Pathophysiological basis of neuromuscular manifestations. Front Neurosci [Internet]. 2021;15:715523. Available from: http://dx.doi.org/10.3389/fnins.2021.715523
Stölzel U, Doss MO, Schuppan D. Clinical guide and update on porphyrias. Gastroenterology [Internet]. 2019;157(2):365-381.e4. Available from: http://dx.doi.org/10.1053/j.gastro.2019.04.050
Wang B, Bonkovsky HL, Lim JK, Balwani M. AGA clinical practice update on diagnosis and management of acute hepatic porphyrias: Expert review. Gastroenterology [Internet]. 2023;164(3):484–91. Available from: http://dx.doi.org/10.1053/j.gastro.2022.11.034
Wang B, Rudnick S, Cengia B, Bonkovsky HL. Acute hepatic porphyrias: Review and recent progress: Hepatology communications. Hepatol Commun [Internet]. 2019;3(2):193–206. Available from: http://dx.doi.org/10.1002/hep4.1297
Anderson KE, Lobo R, Salazar D, Schloetter M, Spitzer G, White AL, et al. Biochemical diagnosis of acute hepatic porphyria: Updated expert recommendations for primary care physicians. Am J Med Sci [Internet]. 2021;362(2):113–21. Available from: http://dx.doi.org/10.1016/j.amjms.2021.03.004
Rigor J, Pinto SA, Martins-Mendes D. Porphyrias: A clinically based approach. Eur J Intern Med [Internet]. 2019;67:24–9. Available from: http://dx.doi.org/10.1016/j.ejim.2019.06.014
Descargas
Publicado
Cómo citar
Número
Sección
Licencia
Derechos de autor 2024 Revista colombiana de Gastroenterología

Esta obra está bajo una licencia internacional Creative Commons Atribución-NoComercial-SinDerivadas 4.0.
Aquellos autores/as que tengan publicaciones con esta revista, aceptan los términos siguientes:
Los autores/as ceden sus derechos de autor y garantizarán a la revista el derecho de primera publicación de su obra, el cuál estará simultáneamente sujeto a la Licencia de reconocimiento de Creative Commons que permite a terceros compartir la obra siempre que se indique su autor y su primera publicación en esta revista.
Los contenidos están protegidos bajo una licencia de Creative Commons Reconocimiento-NoComercial-SinObraDerivada 4.0 Internacional.


















